欢迎回到我们的博文系列 (分为三篇),本期将介绍在经口吸入制剂及鼻用制剂 (OINDP) 测试中提高体外体内相关性 (IVIVC) 的重要性。
在本系列的第一篇中,我们探讨了临床相关性为何重要,以及如何使用咽喉和鼻腔模型来实现这一目标。在第二篇中,我们将重点关注呼吸曲线,这是OINDP性能测试中至关重要却常被过度简化的因素。
为什么呼吸曲线如此重要
关于患者如何使用OINDP的呼吸建议,会因产品类型而有所差异。对于干粉吸入剂 (DPI),一般操作指示是快速深吸一口气;而对于定量吸入剂 (MDI),则建议缓慢深吸一口气。相比之下,鼻腔喷雾剂使用者可能会被告知避免深吸气,而使用雾化器时,患者仅需正常呼吸即可。
也就是说,每种OINDP有不同的推荐吸入技巧,但患者对这些操作方法的掌握程度可能参差不齐。即使在使用相同类型OINDP的患者中,吸入技巧也可能存在显著差异。
在测试过程中模拟真实的呼吸曲线,有助于我们理解此类差异如何影响药物递送,并评估患者生理机能与操作习惯差异产生的影响。这对那些致力于改进IVIVC的人士而言极有价值。
药典方法有哪些要求?
大多数药典方法在测试过程中采用简单的方波气流曲线,即在测试过程中采用开启/关闭机制,保持气流速率恒定不变。但存在两个关键的例外情况:
雾化吸入剂递送剂量均一性 (DDU) 测试
Adult | Neonatal | Infant | Child | |
Total Volume | 500 ml | 25 ml | 50 ml | 155 ml |
Frequency | 15 cycles/min | 40 cycles/min | 30 cycles/min | 25 cycles/min |
Waveform | Sinusoidal | Sinusoidal | Sinusoidal | Sinusoidal |
I/E Ratio | 1:1 | 1:3 | 1:3 | 1:2 |
上表展示了雾化吸入剂DDU测试的呼吸曲线,适用于不同患者群体,具体要求参见《美国药典》<1601>和《欧洲药典》2.9.44。在指定时间段内 (通常为60秒),同时测量有效药物输送速率与药物递送总量。
配备附加装置的MDI的DDU测试
美国药典<1602>规定了配备附加装置 (如储雾罐和单向阀储雾罐) 的MDI的测试规范 (参见下表)。此方法还会模拟正确使用和不当使用,以评估患者在装置启用时吸气或呼气产生的影响。
Parameter | Neonate | Infant | Child | Adult 1 | Adult 2 |
Tidal volume (ml) | 25 | 50 | 155 | 770 | 500 |
Frequency (cycles /min) | 40 | 30 | 25 | 12 | 13 |
I/E Ratio | 1:3 | 1:3 | 1:2 | 1:2 | 1:2 |
Minute Volume (ml) | 1000 | 1500 | 3875 | 9240 | 6500 |
尽管存在这些DDU测试要求,但用于测量空气动力学粒径分布 (APSD) 的药典方法始终要求采用方波气流曲线。
原因是什么?用于测定APSD的多级撞击器需要恒定的气流速率,这使得应用可变呼吸模式变得复杂。
引入拟真APSD
FDA近期发布的产品特定指南 (PSG) 引入了拟真APSD测量概念,这是对现行药典测定方法的完善。
测量拟真APSD的关键在于采用:
- 具有临床相关性的口喉模型
- 合适的吸入曲线:具体而言,即反映目标患者群体真实差异的“弱吸气”与“强吸气”曲线。
与其他体外方法结合使用时,拟真APSD有助于确定生物等效性,甚至支持在简化新药申请 (ANDA) 中免除临床终点试验的要求。
引入拟真APSD带来了如下问题:方波中缺失了什么?
主要是达到峰值流速所需的时间。方波假定气流瞬时从零跃升至指定值,这在生理学上是不准确的。实际情况是,气流会快速 (但非瞬时) 爬升至峰值流速。这种有限的加速率对于剂量分散至关重要,特别是DPI。同样,吸气动作结束时流速逐渐减小,但这对吸入药物递送的影响会显著减小。
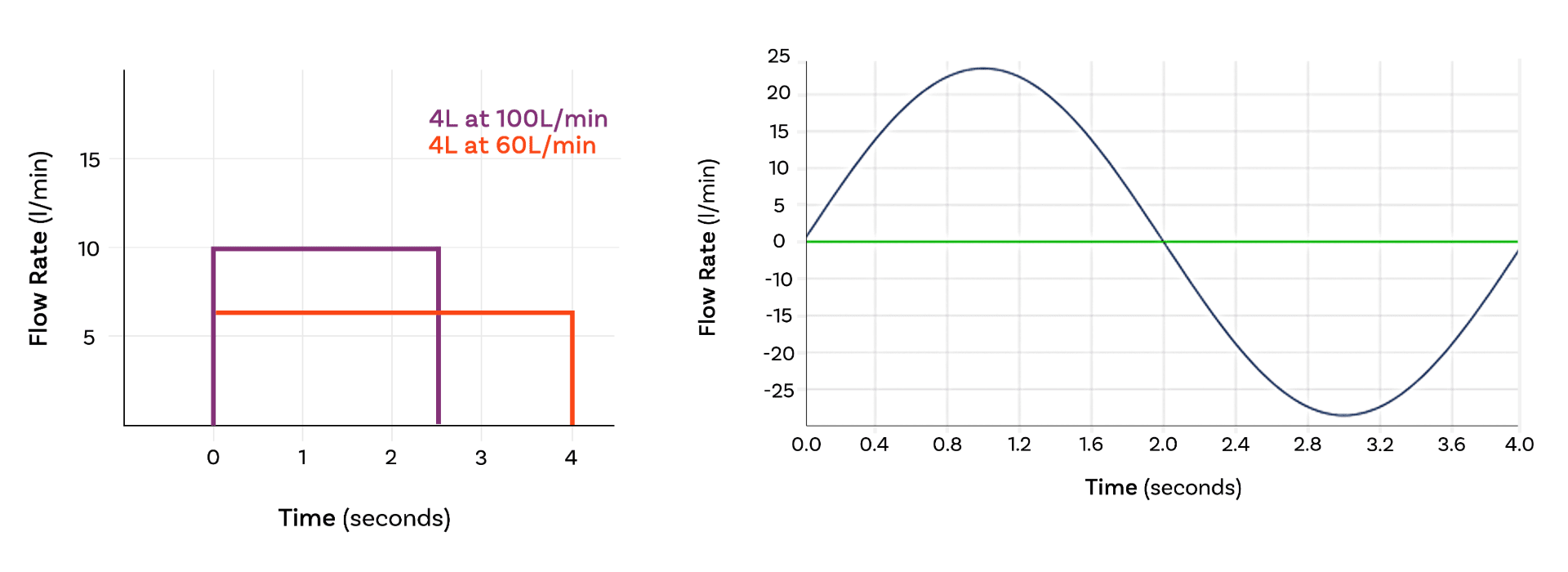
如何测量拟真APSD
将拟真APSD融入测试:
- 定义目标患者群体
- 表征代表性呼吸曲线,涵盖峰值流速、达到峰值的时间及总吸入量
- 使用合适的呼吸模拟器,在相关区间的两端 (弱吸气和强吸气) 复现呼吸曲线。
值得注意的是,无论是MDI还是DPI的PSG均参照拟真APSD,即不受限于任何单一产品类别。
为何要超越法规要求的范畴?
即使没有要求,许多研究人员在开发过程中仍会采用拟真呼吸曲线,特别是DPI。
我们之前讨论过,DPI是一种被动装置,其药物递送完全依赖于患者的吸入动作。因此,该吸气动作的“形态”与力度对于此类装置尤为重要。
在DPI开发过程中采用拟真呼吸曲线有助于:
- 评估装置阻力的影响,为装置设计决策提供依据。
- 评估产品对目标患者群体的适用性 (年龄、性别、疾病状态)。
- 确定通过处方改进来优化装置排空效率和/或药剂分散性能的需求。
扩展至鼻腔给药
人们也在日益关注呼吸模式对鼻腔药物沉积的影响,特别是关注全身给药的制剂配方设计师。
我们正在逐步掌握如何靶向鼻腔的不同区域,优化不同适应症的药物递送,呼吸曲线作为影响因素已逐渐显现。因此,该领域的先驱者已开始尝试将呼吸曲线作为变量纳入鼻腔给药的体外实验方法中。
结语
无论您是为满足监管要求还是追求更深入的产品理解,在OINDP开发中引入临床拟真呼吸曲线都是一个强大的工具。在此处阅读更多关于提升IVIVC的信息。
在提升体外体内相关性 (IVIVC) 系列的第三篇 (最后一篇) 中,我们将深入探讨先进的体外测试如何揭示产品在实际患者使用中的表现,以及这对优化产品性能有何意义。
立即订阅,持续获取OINDP测试发展方面的专家分析与技术更新,并在IVIVC系列的最终篇发布时获得独家推送。








